Lungnabólga í öndunarvél er algengasta og alvarlegasta sýkingin sem sýkingin veldur, þar sem öndunarvélatengd lungnabólga (VAP) er 40%. VAP af völdum þrálátra sýkla er enn erfitt klínískt vandamál. Í mörg ár hafa leiðbeiningar mælt með ýmsum íhlutunum (svo sem markvissri róun, höfuðhækkun) til að koma í veg fyrir VAP, en VAP kemur fyrir hjá allt að 40% sjúklinga með barkaþræðingu, sem leiðir til lengri sjúkrahúslegu, aukinnar notkunar sýklalyfja og dauða. Fólk er alltaf að leita að árangursríkari fyrirbyggjandi aðgerðum.
Öndunarvélatengd lungnabólga (VAP) er ný tegund lungnabólgu sem kemur fram 48 klukkustundum eftir barkaþræðingu og er algengasta og banvænasta sjúkrahússýkingin á gjörgæsludeild. Leiðbeiningar bandarísku samtaka um smitsjúkdóma frá árinu 2016 hafa aðgreint VAP frá skilgreiningunni á sjúkrahústengdri lungnabólgu (HAP) (HAP vísar aðeins til lungnabólgu sem kemur fram eftir sjúkrahúsinnlögn án barkaþræðingar og tengist ekki vélrænni öndun; VAP er lungnabólga eftir barkaþræðingu og vélræna öndun), og Evrópska samtaka og Kína telja að VAP sé enn sérstök tegund af HAP [1-3].
Hjá sjúklingum sem fá öndunarvél er tíðni öndunarfærasýkinga (VAP) á bilinu 9% til 27%, dánartíðni er áætluð 13% og hún getur leitt til aukinnar notkunar sýklalyfja í líkamanum, lengri öndunarvéla, lengri legu á gjörgæsludeild og aukins kostnaðar [4-6]. HAP/VAP hjá sjúklingum án ónæmisbrests er venjulega af völdum bakteríusýkingar og dreifing algengra sýkla og ónæmiseinkenni þeirra er mismunandi eftir svæðum, sjúkrahúsflokki, sjúklingahópi og sýklalyfjanotkun og breytist með tímanum. Pseudomonas aeruginosa var ríkjandi meðal sýkla sem tengjast VAP í Evrópu og Ameríku, en fleiri Acinetobacter baumannii voru einangraðir á sjúkrahúsum á þriðja stigi í Kína. Þriðjungur til helmingur allra dauðsfalla tengdum VAP eru beint af völdum sýkingarinnar, þar sem dánartíðni tilfella af völdum Pseudomonas aeruginosa og acinetobacter er hærri [7,8].
Vegna mikillar fjölbreytni í öndunarvél (VAP) er greiningartækni klínískra einkenna, myndgreiningar og rannsóknarstofuprófa lítil og fjölbreytni mismunagreininga er breið, sem gerir það erfitt að greina VAP tímanlega. Á sama tíma er bakteríuónæmi alvarleg áskorun við meðferð VAP. Talið er að hættan á að fá VAP sé 3%/dag fyrstu 5 daga notkunar vélrænnar öndunarvélar, 2%/dag á milli 5 og 10 daga og 1%/dag það sem eftir er tímans. Hámarkstíðnin kemur almennt fram eftir 7 daga öndunarvélar, þannig að það er tími til að koma í veg fyrir sýkingu snemma [9,10]. Margar rannsóknir hafa skoðað forvarnir gegn VAP, en þrátt fyrir áratuga rannsóknir og tilraunir til að koma í veg fyrir VAP (svo sem að forðast barkaþræðingu, koma í veg fyrir endurbarkaþræðingu, draga úr róun, hækka höfðalag rúmsins um 30° til 45° og munnhirðu), virðist tíðnin ekki hafa minnkað og tengd læknisfræðileg byrði er enn mjög mikil.
Innöndunarsýklalyf hafa verið notuð til að meðhöndla langvinnar öndunarvegssýkingar frá fimmta áratug síðustu aldar. Þar sem þau geta hámarkað flutning lyfja á marksvæði sýkingarinnar (þ.e. öndunarveginn) og dregið úr almennum aukaverkunum, hefur þau sýnt gott notkunargildi við ýmsum sjúkdómum. Innöndunarsýklalyf eru nú samþykkt af Matvæla- og lyfjaeftirliti Bandaríkjanna (FDA) og Lyfjastofnun Evrópu (EMA) til notkunar við slímseigjusjúkdóm. Innöndunarsýklalyf geta dregið verulega úr bakteríumagni og tíðni versnunar berkjubólgu án þess að auka aukaverkanir í heild og núverandi leiðbeiningar hafa viðurkennt þau sem fyrsta meðferðarúrræði fyrir sjúklinga með Pseudomonas aeruginosa sýkingu og tíðar versnanir. Innöndunarsýklalyf á tímabilinu fyrir og eftir lungnaígræðslu geta einnig verið notuð sem viðbótar- eða fyrirbyggjandi lyf [11,12]. En í bandarísku VAP leiðbeiningunum frá 2016 höfðu sérfræðingar enga trú á virkni viðbótar innöndunarsýklalyfja vegna skorts á stórum slembirannsóknum. Í 3. stigs rannsókninni (INHALE) sem birt var árið 2020 var heldur ekki gefið neinar jákvæðar niðurstöður (innöndun amikasíns með aðstoð sýklalyfja í æð við gram-neikvæðum bakteríusýkingum af völdum sjúklinga með innöndunarerfiðleika (VAP), tvíblind, slembiraðað, lyfleysustýrð 3. stigs virknisrannsókn, alls 807 sjúklingar, almenn lyfjagjöf + aðstoð við innöndun amikasíns í 10 daga).
Í þessu samhengi tók teymi undir forystu vísindamanna frá háskólasjúkrahúsinu í Tours (CHRU) í Frakklandi upp aðra rannsóknarstefnu og framkvæmdi fjölsetra, tvíblinda, slembiraðaða samanburðarrannsókn á virkni (AMIKINHAL) sem rannsakandi hóf. Innöndun amikasíns eða lyfleysu til að koma í veg fyrir útöndunarerfiðleika var borin saman í 19 lækningum í Frakklandi [13].
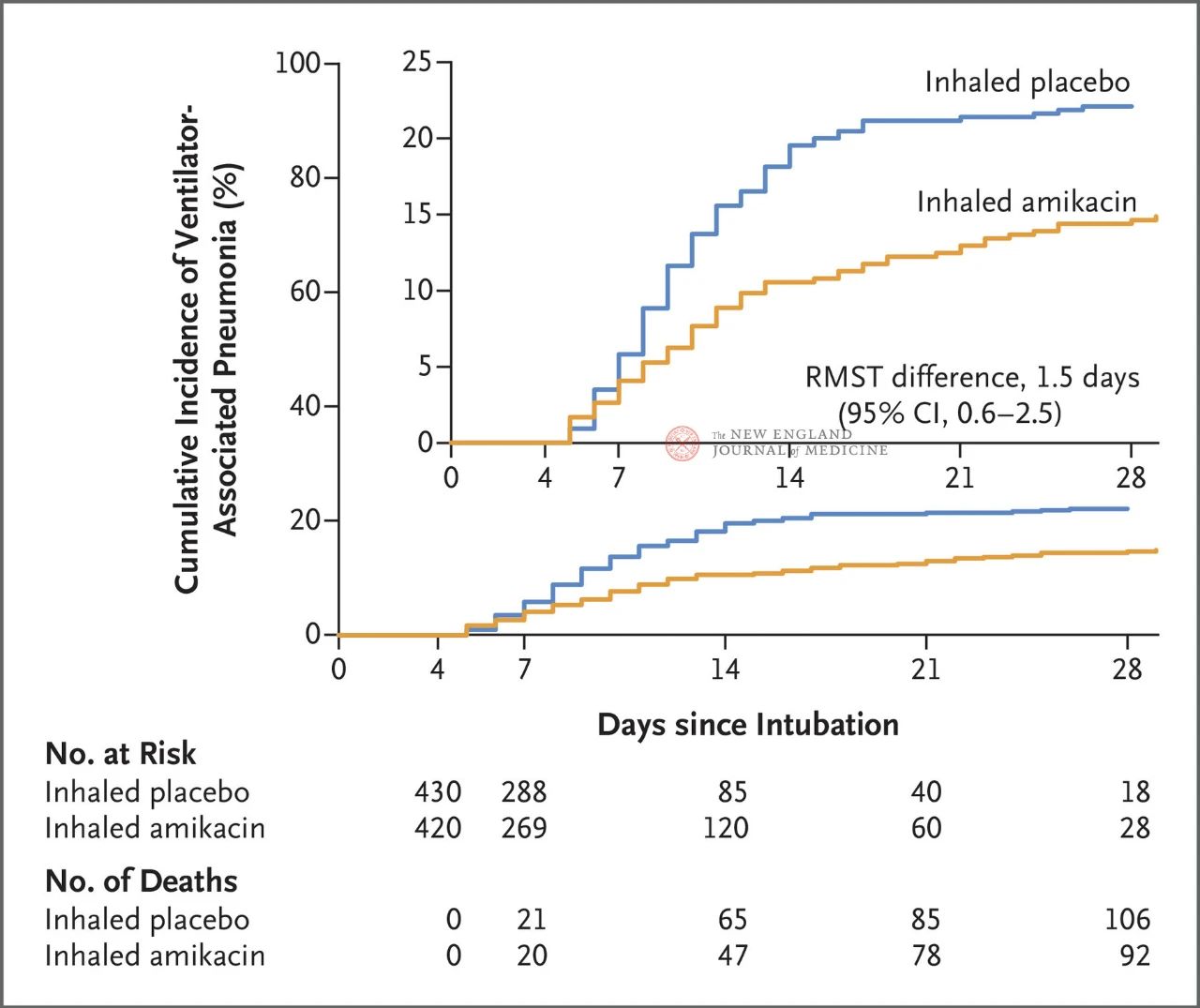
Alls 847 fullorðnum sjúklingum sem höfðu fengið ífarandi vélræna öndun í 72 til 96 klukkustundir var slembiraðað í hlutföllunum 1:1 í innöndun amikasíns (N = 417,20 mg/kg kjörlíkamsþyngdar, QD) eða innöndun lyfleysu (N = 430, 0,9% natríumklóríðjafngildi) í 3 daga. Aðalendapunkturinn var fyrsta tilfelli öndunarerfiðleika í öndunarvél frá upphafi slembivalsins til 28. dags.
Niðurstöður rannsóknarinnar sýndu að eftir 28 daga höfðu 62 sjúklingar (15%) í amikasínhópnum þróað með sér öndunarfærasjúkdóm (VAP) og 95 sjúklingar (22%) í lyfleysuhópnum höfðu þróað með sér öndunarfærasjúkdóm (takmarkaður meðallifunarmunur fyrir VAP var 1,5 dagar; 95% öryggisbil, 0,6~2,5; P=0,004).
Hvað varðar öryggi fengu sjö sjúklingar (1,7%) í amikasínhópnum og fjórir sjúklingar (0,9%) í lyfleysuhópnum alvarlegar aukaverkanir tengdar rannsókninni. Meðal þeirra sem ekki fengu bráða nýrnaskaða við slembival fengu 11 sjúklingar (4%) í amikasínhópnum og 24 sjúklingar (8%) í lyfleysuhópnum bráða nýrnaskaða á 28. degi (HR, 0,47; 95% CI, 0,23~0,96).
Klíníska rannsóknin hafði þrjá áherslur. Í fyrsta lagi, hvað varðar rannsóknarhönnun, byggir AMIKINHAL rannsóknin á IASIS rannsókninni (slembiraðaðri, tvíblindri, lyfleysustýrðri, samsíða 2. stigs rannsókn sem tók þátt í 143 sjúklingum). Til að meta öryggi og virkni amikasíns – fosfómýsíns innöndunarkerfismeðferðar við gram-neikvæðum bakteríusýkingum af völdum innöndunar með öndunarvél) og INHALE rannsókninni, sem lauk með neikvæðum niðurstöðum, var lærdómurinn dreginn af því að koma í veg fyrir innöndunar með öndunarvél og fengu tiltölulega góðar niðurstöður. Vegna mikillar dánartíðni og langs sjúkrahúslegu hjá sjúklingum með vélræna öndun og innöndunar með öndunarvél, ef innöndun með amikasíni getur náð marktækt mismunandi árangri í að draga úr dánartíðni og sjúkrahúslegu hjá þessum sjúklingum, verður það verðmætara fyrir klíníska starfsemi. Hins vegar, miðað við mismunandi meðferð og umönnun seint hjá hverjum sjúklingi og hverri stofnun, eru fjölmargir ruglingsþættir sem geta truflað rannsóknina, þannig að það getur einnig verið erfitt að fá jákvæða niðurstöðu sem rekja má til innöndunar sýklalyfja. Þess vegna krefst vel heppnuð klínísk rannsókn ekki aðeins framúrskarandi rannsóknarhönnunar, heldur einnig vals á viðeigandi aðalendapunktum.
Í öðru lagi, þótt amínóglýkósíð sýklalyf séu ekki ráðlögð sem eitt lyf í ýmsum leiðbeiningum um innöndunarsýklalyf (VAP), geta amínóglýkósíð sýklalyf náð yfir algengar sýkla hjá sjúklingum með VAP (þar á meðal Pseudomonas aeruginosa, acinetobacter, o.s.frv.), og vegna takmarkaðrar frásogs þeirra í lungnaþekjufrumum, mikils styrks á sýkingarstað og lítillar altækrar eituráhrifa, eru amínóglýkósíð sýklalyf almennt vinsæl meðal innöndunarsýklalyfja. Þessi grein er í samræmi við ítarlegt mat á áhrifastærð gentamísíns í barkakýli í litlum sýnum sem birt var áður, sem samanlagt sýnir fram á áhrif innöndunarsýklalyfja með amínóglýkósíð við að koma í veg fyrir VAP. Einnig skal tekið fram að flestir lyfleysuhóparnir sem valdir voru í rannsóknunum sem tengjast innöndunarsýklalyfjum eru venjuleg saltlausn. Hins vegar, þar sem innöndun venjulegs saltlausnar getur gegnt ákveðnu hlutverki við að þynna hráka og hjálpa til við að losa slímlosandi efni, getur venjulegt saltlausn valdið ákveðnum truflunum á greiningu á niðurstöðum rannsóknarinnar, sem ætti að taka til greina ítarlega í rannsókninni.
Ennfremur er mikilvæg aðlögun að HAP/VAP lyfjagjöf á staðnum, sem og fyrirbyggjandi meðferð með sýklalyfjum. Á sama tíma, óháð lengd öndunarvélarinnar, er vistfræði gjörgæsludeildar á staðnum mikilvægasti áhættuþátturinn fyrir sýkingum af völdum fjölónæmra baktería. Þess vegna ætti empirísk meðferð að vísa til örverufræðilegra gagna frá sjúkrahúsum á staðnum eins mikið og mögulegt er og ekki má blindandi vísa til leiðbeininga eða reynslu sjúkrahúsa á þriðja stigi. Á sama tíma eru alvarlega veikir sjúklingar sem þurfa öndunarvél oft með fjölkerfissjúkdóma og undir samsettum áhrifum margra þátta eins og streituástands getur einnig komið fram fyrirbæri þarmaörvera sem hafa áhrif á lungun. Mikil fjölbreytni sjúkdóma af völdum innri og ytri ofurlags ákvarðar einnig að það er langt í land með að efla hverja nýja íhlutun í stórum stíl.
Birtingartími: 2. des. 2023